若い男性に多い腰椎椎間板ヘルニア。基本は保存療法だが、最近は高齢患者の増加に伴い、手術が必要なケースも目立つ。どんな手術法がおこなわれているのか、一般の人には少しわかりにくいヘルニア手術の最新事情を紹介する。
【データ】かかりやす性別や年代、症状などは?
* * *
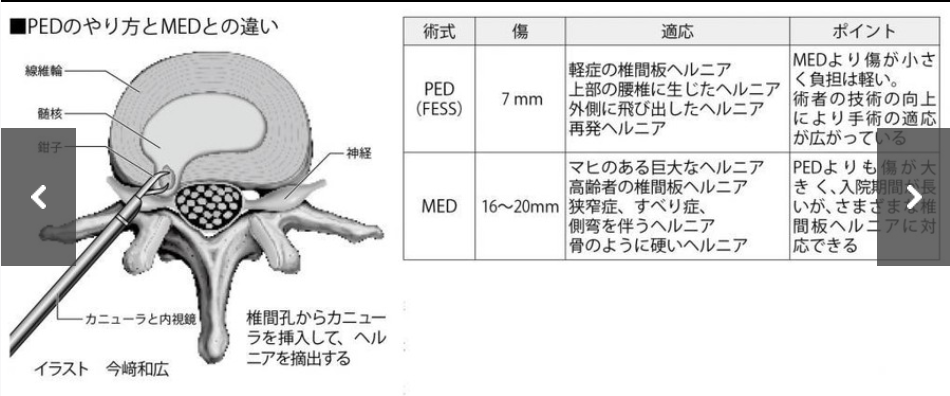
腰椎椎間板ヘルニア(以下、ヘルニア)の手術は、道具の進化とともにからだへの負担が少ない低侵襲化へとシフトしている。顕微鏡や内視鏡などの小型カメラの登場で、背中を大きく切開しておこなう開窓術を選択することは減り、今は、モニターに拡大されて映し出された患部を見ながら実施する内視鏡手術が主流だ。ヘルニアの内視鏡手術で注目されているのが、PED(経皮的内視鏡下椎間板摘出術)と呼ばれる手術法。FESS(全内視鏡下脊椎手術)ともいう。日本整形外科学会の調査によると、内視鏡を用いた手術数は年々増え、5年間でほぼ倍に。2017年には年間2万件あまりの手術がおこなわれているが、14年以降、急に増えているのがPEDだ。
年間400例ほどPEDを実施している出沢明PEDクリニックの出沢明医師は、その背景にあるのは手術器具の進化だと話す。
一般的に内視鏡手術は、皮膚を少し切開した後、そこからカニューラという筒状の器具を挿入し、その細い筒のなかに内視鏡やヘルニアを摘出するための鉗子などを入れ、操作していく。
■背骨削らず低侵襲 感染リスクも減
「PEDの場合は筒の幅が6〜8ミリと狭い。直径2ミリの超小型の内視鏡ができたことで空間ができ、操作がしやすくなった。この技術の進化によってPEDが急速に普及し、ヘルニア手術に取り入れる医師が増えてきたのです」
PEDの特徴の一つは、椎弓という背骨の一部を削らなくてもすむ点だ。開窓術や、後述するMED(内視鏡下椎間板摘出術)では、ヘルニアまで器具を到達させるために椎弓を削るが、PEDのカニューラは細いため、脇腹あたりから挿入し、背骨と背骨の間にある椎間孔という狭い空間に通すことができる。
もう一つの特徴は、生理食塩水を使いながら手術を実施するという点。カニューラから生理食塩水が送り込まれ、水圧をかける。これで神経や血管が外に押されるため、傷つくリスクが減る。術野が広がり、出血による患部の見えにくさも抑えられるため、操作がしやすいという。感染予防にもつながるそうだ。
同院で実施するPEDは局所麻酔で、手術時間は30〜60分。手術後、数時間で歩けるようになるが、安全を見て1泊入院する。
「退院した翌日から今までどおり生活ができ、仕事に復帰することも可能です。ただ、再発を予防するため、数日間は重いもの(500ミリリットルのペットボトル2本分が目安)を持つことや、入浴は避けてもらいます。シャワーはOKです」(出沢医師)
他方、PEDが始まる前からおこなわれていたのが、MEDという内視鏡手術だ。背中を約20ミリ切開し、そこに内視鏡や鉗子、電気メスなどを入れて操作する。椎弓の一部を削ったり、靱帯を切除したりすることから、PEDよりはからだへの負担は大きい。先の調査をみると、PEDの普及でMEDの手術数は微増だ。
だが、「PEDが最新手術だとすると、MEDはオールマイティー。高齢者に特徴的なヘルニアに対しては、MEDが有用なことが多いのです」と説明するのは、国内でも有数の手術件数を持つ岩井整形外科内科病院の高野裕一医師だ。
実は、高齢社会を反映して、最近は高齢のヘルニア患者が増えている。高齢者のヘルニアは若い人のヘルニアと違い、髄核や線維輪が変性して硬くなっていることが多いという。
「その場合、ヘルニコアによる椎間板内酵素注入療法が効きにくく、またPEDは手技が難しいため、手術時間が長くなってしまう。高齢者のからだへの負担を考えると、手術が長時間になるのは避けたく、そういう意味ではMEDのほうがよい適応と考えられます」(高野医師)
ほかにも、高齢者の場合、腰部脊柱管狭窄症やすべり症などをヘルニアに合併している例も多く、両方の病気を一度に治療するケースも出てきている。狭窄症やすべり症の内視鏡手術は、MEDと同じ手法を用いるため、こういう例もMEDのほうがよいそうだ。
PEDとMEDの棲み分けはどうなっているのか。
医療機関によって異なるが同院の場合は、軽症例、上部(首に近い側)に生じたヘルニア、横に飛び出したヘルニア、再発ヘルニアなどはPED、ほかの巨大なヘルニア、狭窄症などを合併しているヘルニア、変性が進んでいるヘルニアなどはMEDを実施することが多いという。背中が丸まった高齢者のヘルニアもMEDで対応可能だ(表)。
■まず保存療法から 安静時のマヒは手術
一般的に、若い人のヘルニアや脱出したヘルニアは自然に引っ込むことが圧倒的に多い。そのため保存療法から始めるのが、基本的なスタンスだ。
一方、急に下半身に強いマヒやしびれが表れたときや、排尿・排便ができなくなったとき、保存療法で改善しないときなどは、手術の適応となる。
「安静にしていても症状がある場合は、すでに神経の逃げ道がなくなっている可能性がある。早めに手術をしないと傷ついた神経が元に戻らなくなり、症状が残ってしまう可能性があります。主治医に相談したほうがいいでしょう」(同)
内視鏡手術は背中を大きく切る開窓術よりも高い技術が必要で、合併症のリスクもある。開窓術と同様、手術中に血腫ができマヒや痛みが出たりすることもあるが、感染で再手術が必要になることは少ない。
「手術ですべてが解決できる、というものではありません。例えば、手術でヘルニアを摘出すると一時的に腰が不安定になることもあります。“手術ありき”ではなく、再発予防のためのリハビリや運動療法、生活指導も含め、ていねいに対応してくれる医師を選ぶことが大切です」(同)
なお、全国の医療機関の腰椎椎間板ヘルニアの手術については、週刊朝日ムック『手術数でわかるいい病院2020』の特設サイトに掲載。ランキングのほか、病院選びの目安、セカンドオピニオンについての情報も掲載されている。
(本誌・山内リカ)
≪取材した医師≫
出沢明PEDクリニック 理事長 出沢明医師
岩井整形外科内科病院 院長 高野裕一医師※週刊朝日 2020年5月22日号
目次